← Accueil Santemaghreb.com
Accès aux sites pays ![]()
![]() ALGERIE
ALGERIE![]() MAROC
MAROC![]() TUNISIE
TUNISIE
← Accueil Santemaghreb.com
Accès aux sites pays ![]()
![]() ALGERIE
ALGERIE![]() MAROC
MAROC![]() TUNISIE
TUNISIE

Responsable éditorial :
Professeur Larbi Abid
Des médecins cubains en Algérie
Note du 14/11/2019 17:46:32.
Le 1er Prix « Tedjini Haddam » décerné au Pr Jean-Paul Grangaud
Note du 05/11/2019 11:03:27.
Ouverture des inscriptions au Certificat de sur-spécialisation en hépatologie, gastro-entérologie et nutrition pédiatrique
Note du 30/07/2019 16:07:29.
> Consulter tous les programmes
> Consulter toute la documentation
 L'amphithéâtre "CHELLALI" est mitoyen du laboratoire de physiologie au niveau de la faculté de médecine d'Alger. Qui était monsieur CHELLALI ?
L'amphithéâtre "CHELLALI" est mitoyen du laboratoire de physiologie au niveau de la faculté de médecine d'Alger. Qui était monsieur CHELLALI ?
> Consulter toutes les biographies
L'intendant civil Genty de Bussy, qui avait la responsabilité de l'hygiène et de la santé dans la Régence, signa, le 12 septembre 1832, un décret instituant à Alger un jury de médecine appelé à examiner et à recevoir les candidats français et étrangers aspirant à devenir pharmaciens. Ce jury, composé d'un médecin, d'un chirurgien et de trois pharmaciens militaires, pouvait délivrer un diplôme de pharmacien permettant d'exercer la pharmacie dans la Régence d'Alger.
Professeur Larbi Abid - Algérie - Mai 2014
L’exercice à titre privé des professions de santé a connu un essor considérable depuis la promulgation de la loi 88-15 du 3 mai 1988 modifiant et complétant la loi 85-05 du 16 février 1985 relative à la protection et à la promotion de la santé qui a propulsé l’émergence des établissements de santé privés et a conforté ce secteur par une offre de soins de plus en plus présente sur le plan quantitatif.
Des établissements privés existaient : il s’agit d’établissements érigés durant l’ère coloniale, certains intégrés dans la consistance du secteur public. D’autres structures comme les maisons d’accouchement ont été exploitées par des sages-femmes, et ont constitué le patrimoine privé en matière d’établissement de santé. Celles-ci ne disposant pas de bloc opératoire, n’offraient pas toutes les conditions de sécurité pour la prise en charge des accouchées. Elles ont graduellement disparu pour être remplacées par les cliniques médico-chirurgicales dont l’organisation et la mise en fonctionnement étaient déterminées par les dispositions des textes d’application de la loi susmentionnée.
Ce potentiel qui ne cessait d’évoluer d’année en année, nécessitait que le dispositif législatif et réglementaire ayant permis son édification soit adapté aux exigences induites par un environnement socio-économique en constante évolution. D’où l’adoption de l’ordonnance 06-07 du 15 juillet 2006 modifiant et complétant la loi 85-05 du 16 février 1985 notamment l’article 208 bis, et des textes d’application en l’occurrence le décret n° 07-321 du 22 octobre 2007 relatifs aux établissements privés de santé. Ce dispositif législatif et réglementaire a permis aux personnes morales d’investir et de réaliser des hôpitaux privés et a offert aux professionnels de santé une diversité d’établissements de santé de jour.
Les premières autorisations de réalisation délivrées après la promulgation de ce texte législatif ont été accordées en 1989.
Les deux premières cliniques médico-chirurgicales furent autorisées à fonctionner en 1990 dans la wilaya d’Oum El Bouaghi.
Globalement, on distingue 2 grands types de cliniques :
Sur les 463 établissements fonctionnels, 296 sont des établissements de jour. Sur les 259 en cours de réalisation, 100 sont des établissements de jour.
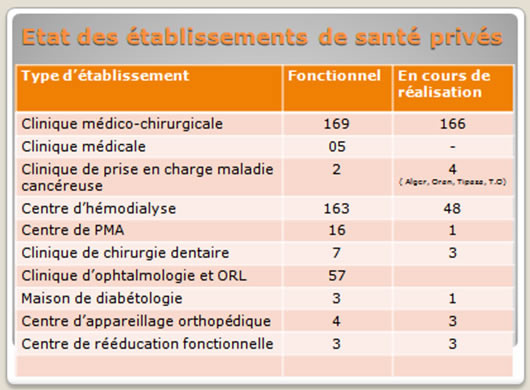
Elles sont au nombre de 169 (EHP fonctionnels) avec une capacité en lits d’hospitalisation de 4661. Vingt-huit ont une capacité de 8 à 15 lits ; 128 ont une capacité de 16 à 50 lits et 11 ont une capacité de plus de 50 lits.
Il y a lieu de noter que 12 wilayas en sont dépourvues : Adrar, Laghouat, Bechar, Tamanrasset, El Bayadh, Illizi, Tindouf, Tissemsilt, El Naama, El Tarf, Ain Temouchent et Relizane. Si on peut comprendre que jusqu’à ce jour les investisseurs privés n’aient pas jusqu’à ce jour investi dans les wilayas du Sud et des Hauts plateaux, il peut être étonnant que des wilayates du Nord (El Tarf, Ain Temouchent et Relizane) n’aient pas encore de cliniques privées ? Cela est-il en rapport avec le nombre appréciable de cliniques dans les wilayas d’Oran et d'Annaba ?
Toutes ces cliniques médico-chirurgicales fonctionnent sans conventionnement avec les caisses de sécurité sociale (à l’exception de quelques-unes pour ce qui est des actes de chirurgie cardiaque). Cette situation explique en partie les anomalies constatées : absence de retour d’information sur l’activité réelle (peur du contrôle fiscal ?) ; transformations architecturales opérées sans autorisation préalable du ministère ; extension de l’activité à des spécialités pour lesquelles elles n’ont pas d’autorisation ; utilisation au noir du personnel du secteur public ou d’un personnel non qualifié en qualité de paramédical (en fait, ici se pose le problème de la pénurie de personnel paramédical tant dans le secteur public que dans le secteur libéral).
Dans le cadre de la réduction des transferts pour soins à l’étranger, certaines cliniques ont obtenu un conventionnement avec la caisse de sécurité sociale pour la prise en charge chirurgicale de certaines pathologies en particulier cardiaque, en faisant appel à des chirurgiens étrangers. Depuis, plusieurs cliniques ramènent des praticiens étrangers pour effectuer des interventions courantes. On peut se demander : qu’elle est la plus-value de cet apport ? Ne s’agit-il pas d’un moyen d’attraction de la clientèle ?
Outre ces 169 EHP en cours de fonctionnement, 166 autres sont en cours de réalisation à travers le pays (ce chiffre qui date du 1er trimestre de l’année en cours est déjà dépassé puisque près d’une dizaine d’autres cliniques ont obtenu leur agrément de la part du ministère chargé de la santé).
Depuis quelques années, certains promoteurs ont investi dans des établissements hospitaliers privés prenant en charge les activités de traitement du cancer. Deux sont déjà fonctionnels (Blida et Constantine) et plusieurs autres sont en cours de réalisation. Devant ce constat, la DGSS a balisé le fonctionnement de ce type d’établissement par la confection d’un cahier des charges spécifique où la réunion de concertation pluridisciplinaire (RCP) est une condition sine qua none avant toute prise en charge d’un patient.
Elles représentent plus de 50% de la totalité des établissements de jour fonctionnels : il existe 163 centres d’hémodialyse privés ouverts répartis sur 40 wilayas et disposant de 2222 générateurs. Si 130 centres d’hémodialyse fonctionnels prenant en charge 8836 malades, sont conventionnés avec la caisse de sécurité sociale (CNAS), 33 centres disposant de 348 générateurs n’ont pas bénéficié jusqu’à présent de la convention CNAS.
Si certains de ces centres assurent une activité très réduite (leur nombre ne dépasse pas 5 ou 6 établissements) puisqu’ils ont pu obtenir des conventions avec d’autres caisses de sécurité sociale (CASNOS/Caisse Militaire), le reste des établissements demeurent ouverts sans aucune activité (ce problème est en cours d’étude par les ministères de la santé et du travail).
A ces 130 centres, il faudra rajouter 47 centres en cours de réalisation (576 générateurs) ayant bien sur l’agrément du ministère de la santé mais qui seront confrontés à l’absence de conventionnement avec la CNAS.
Le cadre réglementaire ayant permis l’émergence de ce potentiel est représenté par l’arrêté n°07/MSP/MIN du 25 février 1995 fixant les normes techniques et sanitaires ainsi que les conditions de fonctionnement et d’exploitation des centres d’hémodialyse privés. La capacité d’un centre d’hémodialyse à 12 générateurs et peut être rattaché à un service de néphrologie lorsqu’il est intégré à un établissement hospitalier.
Cet arrêté a été modifié et complété en novembre 2005. L’objet de cette modification a été le déplafonnement de la capacité d’un centre d’hémodialyse en fixant un minimum de 6 générateurs.
Entre ces deux textes le Ministère a mis en place l’arrêté du 31 mars 2002 régissant le centre d’hémodialyse allégé de proximité, sa capacité ne dépasse pas 8 générateurs, une convention pour la prise en charge de toute complication du dialysé doit être établie avec l’établissement hospitalier public le plus proche et par conséquent la présence d’un néphrologue n’est pas obligatoire, des médecins dialyseurs veillent sur la prise en charge des malades.
De nombreux dysfonctionnements ont pu être constatés dans le fonctionnement que ce soit en matière d’hygiène et d’asepsie, d’insuffisance en personnel médical : le personnel paramédical est aux avant-postes dans les prestations et assure en l’absence du personnel médical, la quasi-totalité des branchements. Dans certains centres, c’est du personnel non-formé en soins de santé qui assure les actes de soins aux malades insuffisants rénaux.
L’exploitation du rapport d’activité d’hémodialyse pour l’année 2013 fait apparaître que la population d’insuffisants rénaux est estimée à 18.000 et le parc national est de 4528 générateurs. Compte tenu de la norme nationale admise d’un générateur pour 6 malades, le nombre de générateurs devrait être de 3000. En pratique le nombre de générateurs disponible 4528 dépasse celui requis mais de nombreuses requêtes émanant de pouvoirs publics locaux, d’associations ou d’usagers arrivent au ministère avec des plaintes sur les conditions de prise en charge (accessibilité et qualité de soins).
Ceci est dû au fait que l’ensemble des centres d’hémodialyse (publics ou privés) est implanté au niveau des chefs-lieux de wilaya et de certaines daïras ; la répartition reste inadéquate avec les populations d’IRC des wilayates qui interpelle sur les mesures à prendre pour une implantation en rapport avec les besoins ; l’activité de certains centres met en évidence une insuffisance d’optimisation des générateurs (2 séances au lieu de 3 par 24h) souvent imputée au manque de personnels paramédicaux ; l’absence d’une carte d’implantation des centres privés a conduit à l’ouverture de centres mitoyens suscitant des dysfonctionnements dans la prise en charge des malades (concurrence déloyale pour l’attraction de patients).
Répartition des Centres d’hémodialyse privés :
Devant cette situation, la Direction Générale des Services de Santé (DGSS) du Ministère de la Santé a pris la décision de suspendre toute nouvelle implantation de centre d’hémodialyse au niveau de l’ensemble des chefs-lieux de wilaya et daïras déjà pourvues (instruction du 06/02/2013). Cette instruction sursoit au traitement de toute nouvelle demande de réalisation de centres d’hémodialyse privés, aux fins d’examen de leur carte d’implantation en coordination avec les services du Ministère du Travail et des Affaires Sociales, laquelle concertation a déjà été mise en place.
L’Instruction n°113/MSP/DNOSS/SDEASPS du 8 mai 1993 fixe les conditions techniques pour la réalisation des cabinets médico-chirurgicaux des médecins spécialistes en ORL et ophtalmologie (clinique en ambulatoire). Sur la base de cette instruction, 57 cliniques d’ophtalmologie et d’ORL ont vu le jour dans 22 wilayas (dont 18 implantées à Alger, 4 à Sétif, 3 à Oran). Ce cadre réglementaire a permis aux praticiens spécialistes d’exercer leur art, consultation, exploration et notamment l’activité chirurgicale dans un cadre conforme aux normes techniques et sanitaires prévu à cet effet qu’il s’agisse du service d’accueil et de consultation ou du bloc opératoire et de mettre fin à l’activité chirurgicale dans les cabinets de consultation. Ce type de structure érigé en établissement permet aux praticiens spécialistes exploitants à recruter le personnel nécessaire au développement de cette activité.
La réglementation prévoit le recrutement de médecins réanimateurs à temps plein. Cependant l’activité opératoire étant réduite dans ces cliniques (2 à 3 jours par semaine le plus souvent), ces médecins-réanimateurs souhaitent obtenir l’autorisation d’exercer à temps partiel dans d’autres cliniques chirurgicales de jour afin d'avoir un plan de charge suffisant.
La chirurgie ambulatoire est un geste chirurgical effectué dans la journée, sous une anesthésie de mode variable, ne nécessitant pas le maintien du patient en hébergement la nuit. Cette pratique, en développement depuis une vingtaine d’années, est rendue possible par des avancées notables, tant au niveau des techniques qu’en matière de prises en charge chirurgicales et anesthésiques des patients. Elle ne saurait être limitée aux seules spécialités d’ophtalmologie et d’ORL. L’Instruction n°113/MSP/DNOSS/SDEASPS du 8 mai 1993 doit donc être revue et un cahier des charges doit être élaboré pour cadrer cette activité chirurgicale de jour.
Ils sont au nombre de 16 fonctionnels dont 8 à Alger. Ces établissements sont régis par l’instruction n°300 du 12 mai 2001 fixant les bonnes pratiques cliniques et biologiques en PMA. L’Agrément d’un centre de PMA est accordé pour une durée de 5 années. Au bout de cette échéance, une évaluation doit être effectuée déterminant le renouvellement ou non de l’agrément. L’instruction n°300 du 12 mai 2001 prévoit la mise en place d’un comité d’évaluation en collaboration avec les services de la Direction de la Population.
Jusqu’à ce jour, aucune évaluation de ces centres de PMA n’a été faite.
Elles sont régies par l’arrêté du 11 février 2008, fixant les modalités d’organisation et de fonctionnement ainsi que les normes techniques et sanitaires requises. Elles sont au nombre de 7 réparties sur la wilaya d’Alger, Blida, Tlemcen et Annaba. Trois projets ont bénéficié d’autorisation de réalisation. Il s’agit d’établissements de santé de jour où sont assurés les soins et la restauration des lésions bucco-dentaires. La capacité minimale est de 4 fauteuils dentaires. Ces cliniques sont organisées autour des espaces suivants :
Ils sont régis par les dispositions de l’arrêté du 4 août 2008 fixant les modalités d’organisation et de fonctionnement ainsi que les normes techniques et sanitaires des établissements de santé privés de type ambulatoire de diagnostic. Il existe 36 établissements ouverts répartis sur 13 wilayas et 35 en cours de réalisation. Près de la moitié est située dans la wilaya d’Alger.
Le centre de diagnostic se définit comme étant un établissement de santé privé, autonome, ne possédant aucun lit d’hospitalisation, où sont développées toutes les explorations médicales permettant au médecin traitant de poser un diagnostic et de poursuivre de traitement du malade en ambulatoire. Pour cela, Il doit assurer : des consultations médicales, des explorations fonctionnelles, des explorations radiologiques et des examens de laboratoires.
Les difficultés rencontrées dans le traitement des projets de ce type d’établissement et que bon nombre de promoteurs et de directeur de santé de wilaya ne font pas la distinction entre un centre de diagnostic et un cabinet de groupe de différentes spécialités médicales.
La contrainte est que 90% de l’équipement installé et de l’activité développée sont axés sur l’exploration radiologique.
Les autres explorations notamment biologiques sont reléguées à l’arrière plan, et pour faire fonctionner le laboratoire, le promoteur emploie de jeunes biologistes diplômés de l’université. Il est nécessaire de rappeler qu’ils ne peuvent exercer que sous la responsabilité effective et permanente d’un médecin ou pharmacien biologiste.
L’implantation de certains établissements au sein des bâtiments d'habitation collective (rez-de-chaussée ou étage avec tous les implications sur les risques sanitaires dus à cette proximité et notamment : le rejet des déchets toxiques comme ceux de la radiologie, l'oncologie... des déchets provenant des activités à haut risque infectieux issus des différents laboratoires sont éliminés avec les déchets domestiques.
Il s’agit d’établissement de jour, autonome, ouvert de 8H à 18H. L’exploitation est réservée aux seuls médecins endocrino-diabétologues. Une maison de diabétologie doit réunir :
Régi par arrêté du 21 avril 1999, 5 fonctionnels et 2 sont en cours de réalisation. Ces centres procèdent à la fabrication et la réparation de différents appareillages orthopédiques et accessoires pour handicapés physiques, moulage, chaussures orthopédiques, prothèses, accessoires de prothèses, véhicules pour handicapés physiques. Les principales étapes de fabrication de l’appareil orthopédique doivent être exécutées par des techniciens diplômés d’état en appareillage orthopédique.
A travers ce tour d’horizon sur les établissements de santé du secteur libéral, il ressort qu’il faudrait :
![]() Adresse
Adresse
![]() Téléphone
Téléphone
![]() Contactez-nous
Contactez-nous
Site éditeur :
